Uno de los sangrados que ocurren durante la gestación en su etapa final es la rotura prematura de membranas, una condición que consiste en la pérdida de líquido amniótico antes del trabajo de parto.
Dicho evento puede condicionar el trabajo de parto, provocando infecciones tanto para la madre como el bebé.
En la siguiente nota, abordaremos sobre la rotura prematura de membranas, desde las principales causas, síntomas y el tratamiento a seguir.
Ver más: Embarazo y COVID-19
Leer más: Cambios Fisiológicos en el Embarazo
¿Qué es la rotura prematura de membranas?
Es la pérdida gradual o brusca de líquido amniótico antes del inicio de la labor de parto, apareciendo prematuramente antes de la semana 37 de la gestación.
Por su parte, puede suceder en la semana 37, entrando en la etapa de a término en la edad gestacional y comienzo del trabajo de parto.
En consideración, la rotura prematura de membranas (RPM) aparece bajo la condición de factores de riesgo desencadenantes sean infecciosos u orgánicos.
Causas de rotura prematura de membranas
Una de las principales causas de rotura prematura de membranas podemos mencionas una infección del líquido amniótico o corioamnionitis.
A su vez, en el recién nacido podría haber indicios de infección provocada por la corioamnionitis, trayendo como consecuencia una sepsis neonatal.
Entretanto, la presentación del feto en forma viciosa o anormal, podría generar la aparición de una rotura prematura.
Por otro lado, el desprendimiento prematuro de la placenta, es uno de los trastornos durante el embarazo y el trabajo de parto, que puede ocasionar una RPM.
En cuanto a la corioamnionitis, el germen causal es el estreptococo del grupo B y en algunas ocasiones, se documentan registro de infección por Escherichia coli.
Síntomas de RPM
El único indicio que puede presentarse en las formas menos complicadas es la pérdida del líquido amniótico de manera brusca y repentina por la vagina.
Sin embargo, la aparición de otros síntomas acompañantes son indicativos de una infección generalizada o complicaciones.
Entre los síntomas de una RPM complicada están la fiebre alta, flujo vaginal abundante y fétido, dolor abdominal en bajo vientre, taquicardia materna y fetal (en sepsis neonatal).
Por otro lado, puede haber indicios cardiovasculares, en especial, aumento de la frecuencia cardiaca materna y de la presión arterial.
Diagnóstico de la rotura prematura de membranas
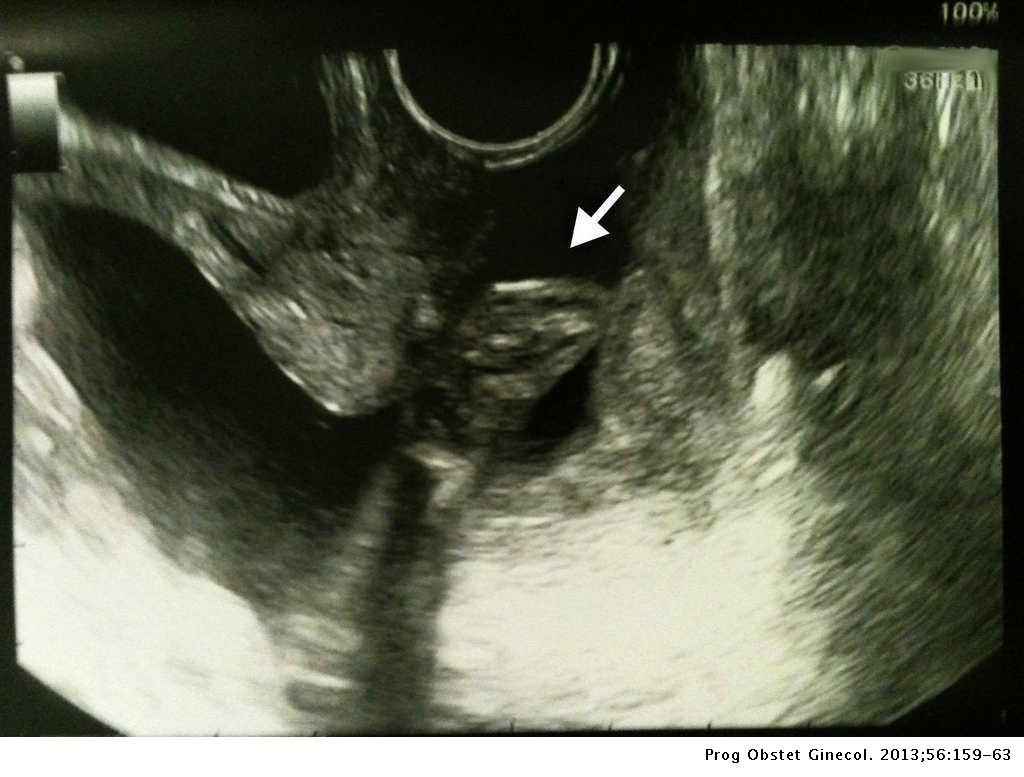
Con la referencia materna de salida abrupta y repentina de flujo vaginal transparente y hemático, nos haría sospechar de una RPM.
Mientras tanto, la aplicación de pautas diagnósticas va encaminadas al estudio del líquido amniótico, evaluación de la cavidad vaginal y una amniocentesis.
La amniocentesis es la extracción del líquido amniótico mediante una punción abdominal y apoyo de la ecografía para confirmar el diagnóstico.
Por otra parte, la realización del examen con espéculo del cuello uterino externo nos permite precisar la dilatación cervical y constatar la RPM.
Por otro lado, está contraindicada la palpación manual mediante el tacto vaginal, debido al aumento de riesgo de infección materno-fetal.
No obstante, algunos obstetras recomiendan el tacto vaginal siempre y cuando exista trabajo de parto inminente, solo bajo esa condición.
Con respecto al estudio del meconio, nos puede dar una pauta o indicio de un sufrimiento fetal y posiblemente una infección en el neonato.
La aplicación de índigo carmín en la muestra de la amniocentesis es positivo si la tinción es azul en el tampón vaginal, lo cual, determina el diagnóstico.
Tratamiento
En el manejo de la RPM se deben evaluar varios aspectos que se relacionan con el riesgo de infección y las consecuencias que se presentan en el trabajo de parto.
Por lo tanto, existen dos vías o parámetros principales que son la extracción del feto en un periodo mayor o igual a las 34 semanas de gestación.
En caso que ocurra prematuramente a las semanas de gestación antes mencionado, se debe indicar, reposo, monitorización vigilada, antibióticos y esteroides de maduración pulmonar.
Si la conducta es expectante, la madre debe estar en reposo sea en cama y completo a nivel pélvico.
Por otro lado, debe medirse la tensión arterial y las constantes vitales como temperatura, frecuencia respiratoria y cardiaca, esta última fetal y materna.
Con respecto a la maduración pulmonar, debe indicarse antes de las semanas 34 si el feto es viable de intervención.
Finalmente, los antibióticos indicados reducen la latencia y la morbilidad materno-fetal, además, de generar eficacia en la aparición del germen causal.
Si deseas apoyar nuestro contenido, sé nuestro patrono en Patreon: Become a Patron!
Autora: Marines Boy de García.